|
Tổng đài tư vấn
0982744684 |
Bán lẻ
0982744684 |
Hỗ trợ nhà thuốc
0982744684 |








Chạy thận nhân tạo là phương pháp lọc máu ngoài cơ thể, một vòng tuần hoàn ngoài cơ thể sẽ được thiết lập. Máu của người bệnh sẽ được dẫn ra bộ lọc của máy chạy thận để lọc sạch các chất cặn của quá trình chuyển hóa và nước thừa, sau đó máu sẽ được trả về cơ thể.
Phương pháp chạy thận nhân tạo được áp dụng để điều trị bệnh suy thận, thông thường được thực hiện khoảng 3 lần/tuần, tối thiểu 4 giờ/lần và được tiến hành tại một trung tâm lọc máu với thận nhân tạo.
Điều trị suy thận bằng phương pháp chạy thận phải được thực hiện theo quy trình để đảm bảo sự an toàn đối với người bệnh.
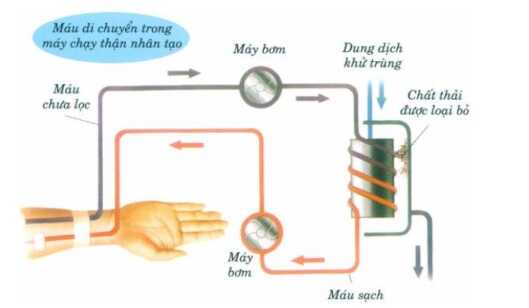
Khi thận bị suy yếu, các chức năng bài tiết như một máy lọc, điều hòa dịch, điện giải, đào thải độc tố ra bên ngoài bằng đường nước tiểu không còn hoạt động bình thường, khiến chất thải và độc tố ứ đọng trong cơ thể, đe dọa đến tính mạng nếu không điều trị kịp thời.
Suy thận cấp độ mấy thì phải chạy thận?
- Suy thận cấp độ 4: Lúc này thận đã bị tổn thương nghiêm trọng có thể nguy hiểm tính mạng. Mức lọc máu chỉ còn 15 - 26ml/ phút. Việc điều trị bằng thuốc không còn tác dụng mà cần phải thay thế bằng phương pháp chạy thận nhân tạo hoặc ghép thận thì mới có thể duy trì sự sống cho người bệnh.
- Bệnh nhân bệnh thận mạn tính cấp độ 5: Đây là giai đoạn cuối của bệnh suy thận với mức độ lọc máu của cầu thận chỉ còn dưới 10ml/ phút. Khi ấy, thận không còn khả năng hoạt động. Để kéo dài sự sống, người mắc bệnh cần được ghép thận, chạy thận, lọc máu suốt đời.
Đối tượng chỉ định của kỹ thuật chạy thận nhân tạo:
- Người bệnh suy thận giai đoạn cuối phải điều trị thay thế khi mức lọc cầu thận (MLCT) ≤ 15 ml/ phút/ 1.73 m (Bệnh đái tháo đường có thể chỉ định sớm hơn).
- Ngoài ra, kỹ thuật chạy thận nhân tạo áp dụng để lọc máu trong các trường hợp khác: chỉ định lọc máu cấp cứu, ngộ độc,...
- Lọc máu chu kỳ 1 tuần ≥ 12 giờ (mỗi lần lọc máu ít nhất 4 giờ, tuần 3 lần, cách ngày).
Chống chỉ định:
Không có chống chỉ định tuyệt đối, cần cân nhắc thận trọng trong các trường hợp sau:
- Các trường hợp lưu lượng máu không đảm bảo cho tốc độ bơm máu 250 ml/phút hoặc các trường hợp chống chỉ định lọc máu với tốc dộ cao như hạn chế của đường vào mạch máu, huyết động không ổn định, suy tim nặng, thể trạng suy kiệt.
- Các trường hợp có Hct > 60% và/hoặc số lượng tiểu cầu > 600 G/l.
Trong các giai đoạn đầu người bị suy thận chỉ được chỉ định điều trị bằng phương pháp bảo tồn thì đến giải đoạn cuối bắt buộc phải điều trị bằng phương pháp thay thế, bao gồm: Chạy thận chu kỳ hay ghép thận. Vậy quy trình chạy thận nhân tạo của bộ Y tế như thế nào?
Phần 1: Chuẩn bị cho việc chạy thận nhân tạo
1. Người thực hiện qui trình kỹ thuật: Bác sĩ, điều dưỡng được đào tạo về kỹ thuật lọc máu và phương pháp lọc máu không dùng thuốc chống đông
2. Phương tiện
- Máy thận nhân tạo.
- Các vật tư tiêu hao: 1 quả lọc, 1 bộ dây máu, dịch lọc thận bicarbonate, 1 catheter hai nòng (16G) dùng cho lọc máu đối với Người bệnh lọc máu cấp cứu hoặc kim chọc fistula 16G đối với Người bệnh thận nhân tạo chu kỳ, bơm tiêm, dịch truyền, dây truyền, bông, gạc, băng dính, cồn y tế.
3. Người bệnh
- Bác sĩ khám Người bệnh trước khi lọc máu: Tình trạng lâm sàng (lưu ý tình trạng xuất huyết và các yếu tố nguy cơ chảy máu), cận lâm sàng (lưu ý xét nghiệm công thức máu, đông máu), các thuốc và điều trị gần đây nhất. Ghi chỉ định cho buổi lọc, ghi rõ phác đồ lọc không dùng thuốc chống đông, các 11 thay đổi liều lượng thuốc, chỉ định theo dõi, điều trị. Người bệnh và người nhà người bệnh được giải thích về bệnh và kĩ thuật lọc máu không dùng thuốc chống đông, viết cam kết lọc máu và cam kết chấp nhận làm thủ thuật.
- Điều dưỡng cân Người bệnh, đo mạch, huyết áp và ghi chép đầy đủ vào phiếu lọc máu.
4. Hồ sơ bệnh án: ghi chép theo qui định
Phần 2: Các bước tiến hành chạy thận nhân tạo
1. Bước 1: Làm đầy quả lọc và dây dẫn máu với dung dịch NaCl 0,9% có heparin (3000 đơn vị heparin trong 1 lít dung dịch NaCl 0,9%) và tiến hành quay vòng trong 30 phút. Sau đó rửa toàn bộ quả lọc và dây dẫn máu bằng 1 lít dung dịch NaCl 0,9% không heparin trước khi bắt đầu lọc.
2. Bước 2: Tốc độ bơm máu duy trì thấp nhất là 250 ml/phút, cao nhất là 350 ml/phút.
3. Bước 3: “Rửa xả” màng lọc bằng 100 ml NaCl 0,9%, cứ 20 phút 1 lần giúp làm giảm nguy cơ đông máu và phát hiện sớm sự hình thành cục máu đông.
- Nếu một phần cục máu đông hình thành sớm ở bầu bẫy khí và (hoặc) ở quả lọc mà không mất đi khi rửa xả bằng dung dịch NaCl 0,9%, có kết hợp gây tăng áp lực tĩnh mạch trên 30 mmHg và (hoặc) gây báo đông tăng áp lực động mạch liên tục thì chỉ định áp dụng phương pháp “heparin liều thấp” như sau: 500 UI heparin được bơm vào vòng tuần hoàn ngoài cơ thể 30 phút 1 lần và tối đa không quá 3 lần (tổng liều không quá1500 đơn vị heparin).
- Buổi lọc phải dừng lại hoặc thay quả lọc mới nếu hiện tượng hình thành cục máu đông vẫn tiếp tục tăng lên.
4. Bước 4: Tránh truyền máu trong buổi lọc qua dây động mạch của vòng tuần hoàn ngoài cơ thể vì sẽ làm tăng Hct ở màng lọc là yếu tố thuận lợi cho hình thành cục máu đông. Nếu bắt buộc phải truyền thì truyền vào đường tĩnh mạch ngoại biên hoặc qua dây dẫn máu đường tĩnh mạch.
5. Mỗi buổi lọc không dùng thuốc chống đông có 1 y tá theo dõi sát trong suốt buổi lọc máu.
Phần 3: Theo dõi bệnh nhân sau khi chạy thận
1. Theo dõi Người bệnh: toàn trạng, nhiệt độ, tim mạch (mạch, huyết áp đo ít nhất 15 phút 1 lần), hô hấp, tình trạng xuất huyết trong buổi lọc và 24 giờ sau lọc (dấu hiệu lâm sàng mất máu: da, niêm mạc, mạch, huyết áp, trường hợp nghi ngờ dựa vào xét nghiệm Hct, nếu giảm > 3% thì xác định là có xuất huyết nội tạng).
2. Theo dõi vòng tuần hoàn ngoài cơ thể (đường máu): theo dõi vị trí, màu sắc, dòng chảy, sự tạo thành cục máu đông, tốc độ bơm máu, mức siêu lọc, chân catheter; kiểm tra áp lực động mạch, tĩnh mạch, áp lực xuyên màng.
3. Ghi chép đầy đủ vào hồ sơ.
Những biến chứng thường gặp khi chạy thận nhân tạo xảy ra theo thứ tự tần suất như sau: tụt huyết áp (20 - 30%), chuột rút (5 - 20%), nôn và buồn nôn (5 - 15%), nhức đầu (5%), đau ngực (2 - 5%), ngứa (5%), sốt ớn lạnh (<1%). Cụ thể như sau:
Tụt huyết áp: là một trong những tác dụng phụ phổ biến nhất của chạy thận nhân tạo. Nó có thể được gây ra bởi sự sụt giảm mức dịch trong quá trình lọc máu. Huyết áp thấp có thể gây buồn nôn và chóng mặt.
Chuột rút cơ bắp: Trong quá trình chạy thận nhân tạo, một số người gặp phải chuột rút cơ bắp, thường là ở chi dưới. Điều này được cho là do các cơ phản ứng với sự mất dịch xảy ra trong quá trình chạy thận nhân tạo.
Buồn nôn và nôn: Ở bệnh nhân ổn định, nguyên nhân đa phần là do tụt huyết áp. Buồn nôn và nôn cũng có thể là triệu chứng sớm của hội chứng mất cân bằng. Ngoài ra, phản ứng màng lọc có thể gây ra hiện tượng buồn nôn và nôn. Liệt dạ dày nhẹ cũng sẽ nặng lên do chạy thận, thường gặp ở bệnh nhân tiểu đường, nhưng cũng có thể gặp ở bệnh nhân không bị tiểu đường.
Đau ngực, đau lưng: Bệnh nhân chạy thận nhân tạo thường sẽ thấy đau thắt ngực nhẹ hoặc khó chịu ở vùng ngực (có thể có kèm đau lưng). Nguyên nhân gây ra triệu chứng này là chưa rõ, do đó phải chẩn đoán để phân biệt với nhiều nguyên nhân gây đau ngực khác (ví dụ như bệnh tán huyết, thuyên tắc khí, nhồi máu cơ tim, viêm màng ngoài tim).
Ngứa da: Nhiều người được thẩm tách máu gặp phải tình trạng ngứa da, gây ra bởi sự tích tụ các khoáng chất trong cơ thể giữa các lần chạy thận.
Các tác dụng phụ khác của chạy thận nhân tạo có thể bao gồm:
- Khó ngủ (mất ngủ) hoặc ngủ không ngon giấc
- Đau xương khớp
- Mất ham muốn tình dục ( rối loạn tình dục) và rối loạn cương dương
- Khô miệng
- Lo lắng, bất an
Để đảm bảo an toàn khi điều trị chạy thận nhân tạo, bệnh nhân phải thực hiện đúng theo lịch trình điều trị một cách nghiêm ngặt, uống thuốc thường xuyên, thay đổi chế độ ăn uống phù hợp, hợp tác chặt chẽ với y bác sĩ, phòng tránh biến chứng có thể xảy ra.
Theo ghi nhận, mức chi phí bệnh nhân chi trả cho mỗi lần chạy thận nhân tạo khá tốn kém thấp nhất là 150.000 VNĐ vào cao nhất lên tới 1.000.000 VNĐ. Ngoài các mức phí niêm yết kể trên, một số bệnh viện có quy định chi trả thêm một số phụ phí đi kèm như điện, nước,… dao động trong khoảng 20 đến 30 nghìn đồng.
Khoản chi phí chi trả thêm với nhiều bệnh nhân là con số đáng kể vì số lần chạy thận chiếm khoảng thời gian dài và phải theo gần như suốt đời để duy trì sự sống. Cụ thể, một người bệnh suy thận giai đoạn 5 phải thực hiện chạy thận từ 3 đến 6 lần/tuần tùy thuộc vào việc họ lựa chọn chạy thận hàng ngày hay chạy thận đêm.
Chi phí trung bình mỗi bệnh nhân khoảng 11 triệu/tháng, cả năm là 120- 130 triệu đồng. Chi phí này vượt quá điều kiện kinh tế của hầu hết bệnh nhân ở đây. Nếu không có chính sách BHYT thì không ít người đã buông xuôi. Hiện có nhiều bệnh nhân đã điều trị chạy thận nhân tạo trên 10 năm, cao nhất đã 18 năm”.
Hiện nay shopduoc.vn cung cấp một số loại thuốc hỗ trợ điều trị bệnh thận. Để được mua thuốc với giá rẻ nhất thị trường liên hệ qua Hotline hoặc gửi Messenger qua chatbot.
- Thuốc Kayexalate 15g điều trị tăng kali máu khi suy thận
- Thuốc Ketosteril 600mg là thuốc đạm thận hiệu quả
- Thuốc sevelamer 800mg điều trị bệnh thận của Pháp